CMS ACCESS: Medicare вводит оплату chronic care с ИИ
CMS запускает ACCESS — 10-летнюю модель оплаты chronic care, где AI-first операторы получают Medicare-путь к выручке не за действия, а за результат.
По состоянию на 13 мая 2026 года CMS не «разрешила AI в медицине» и не начала напрямую платить ботам. Но агентство запустило то, чего рынку AI-first ухода до сих пор не хватало: понятную платёжную рамку для помощи между визитами, где ценится не число контактов, а измеримый результат для хронического пациента.
Именно в этом смысл модели ACCESS — Advancing Chronic Care with Effective, Scalable Solutions. TechCrunch 12 мая 2026 года справедливо обратил внимание на новость как на историю про AI, но главное здесь не хайп вокруг очередного медтех-стартапа. Главное — Medicare впервые тестирует outcome-aligned payments для технологически поддержанного ухода за хроническими пациентами, включая асинхронное сопровождение, координацию помощи, мониторинг и поддержку между очными визитами.
Для рынка это куда важнее ещё одного громкого клинического бенчмарка. Хорошая модель сама по себе не создаёт бизнес. Бизнес появляется там, где у продукта есть путь к оплате. ACCESS как раз и оформляет такой путь: не для «общего AI в здравоохранении», а для очень конкретного контура — долговременного ведения хронических состояний в рамках Medicare.
Что именно запускает CMS через ACCESS
Официальный блог CMS и документы ACCESS описывают модель довольно жёстко. Это добровольный 10-летний тест CMS Innovation Center, который стартует 5 июля 2026 года и должен идти до 30 июня 2036 года. ACCESS работает не как грант и не как льгота для одной компании. Это новая платёжная схема для организаций, которые берут на себя управление хроническими состояниями в одном из четырёх треков: early cardio-kidney-metabolic, cardio-kidney-metabolic, musculoskeletal и behavioral health.
Ключевой механизм называется Outcome-Aligned Payments. Участник получает фиксированную оплату за 12-месячный период ведения пациента, но полный платёж удерживает только при достижении конкретных клинических целей: например, улучшения давления, веса, HbA1c или боли, в зависимости от трека. Иными словами, CMS платит не за то, что кто-то провёл нужное число коротких касаний с пациентом, а за то, что его состояние реально сдвинулось в нужную сторону.
Это и есть главный перелом. Старые схемы оплаты по действиям плохо совместимы с контуром помощи, где часть работы происходит вне кабинета врача: напоминания, короткие касания, маршрутизация к социальным сервисам, контроль лекарств, сбор данных из устройств, быстрая эскалация к живому клиницисту. В ACCESS все эти действия важны не сами по себе, а как инструменты для результата.
Отдельно важно, что CMS прямо пишет: помощь в ACCESS может быть очной, виртуальной или асинхронной. То есть модель изначально не привязана к старому ожиданию, будто помощь начинается только в момент синхронного контакта врача и пациента.
Почему обычный Medicare раньше почти не умел за это платить
До ACCESS проблема была не в дефиците идей, а в дефиците логики тарификации. Traditional Medicare в основном привязан к fee-for-service мышлению: есть конкретная услуга, код, специалист и эпизод взаимодействия. Такой контур плохо подходит для длинного, распределённого и технологически поддержанного ухода.
Если пациенту с диабетом, гипертонией или депрессией нужно не разовое посещение, а постоянное сопровождение между визитами, экономика быстро ломается. Кто оплачивает короткие касания? Кто оплачивает мониторинг, если он проходит не в кабинете? Кто оплачивает координацию между клинической и социальной помощью? В мире оплаты по действиям все эти куски либо оплачиваются плохо, либо маскируются под более дорогой человеческий труд.
ACCESS пытается убрать именно этот разрыв. В FAQ CMS отдельно уточняет, что для пациентов, закреплённых за участником модели, будут использоваться специальные ACCESS G-codes, а не обычный Medicare fee-for-service по тому же контуру. Это важно: модель не просто «добавляет ещё одну услугу», а создаёт отдельный финансовый механизм под новый тип ухода.
На этом месте полезно не путать две разные новости. Первая — модель ИИ может хорошо показать себя на клиническом тесте. Вторая — платёжная система умеет законно заплатить за процесс, в котором эта модель встроена. Это разные уровни рынка. У Toolarium уже есть материал про OpenAI o1 в Harvard-исследовании обошёл врачей на ER-triage; там речь о качестве решения в узком clinical benchmark. ACCESS важна по другой причине: она отвечает на вопрос, кто и за что платит в реальном контуре оказания помощи.
Что меняется для AI-first операторов
Если убрать весь маркетинг, главный бенефициар ACCESS — не «любая компания с моделью», а оператор, который умеет вести пациента долго, аккуратно и с понятной клинической отчётностью. Поэтому новость сильнее всего звучит не для создателей базовых моделей, а для тех, кто строит агентные рабочие контуры вокруг chronic care.
CMS фактически признаёт, что технология может быть не украшением сервиса, а его операционной основой. В RFA и блоге агентства прямо говорится о technology-enabled care, API для alignment и data reporting, FDA-cleared software and devices, а также о возможности care coordination с primary care и другими направляющими клиницистами. То есть модель проектировалась не под «цифровую витрину», а под инфраструктуру, где часть рутины систематизирована и масштабируется.
Здесь же появляется окно для AI-first компаний. Если у вас большая часть unit economics держится на том, что пациента можно сопровождать между визитами без постоянного ручного труда, ACCESS делает эту экономику легитимной. Именно поэтому TechCrunch в своём материале так много внимания уделяет Pair Team. Но важно не спутать пример с главным тезисом: новость не в Pair Team как таковой, а в том, что CMS оформляет путь к оплате для целого класса операторов.
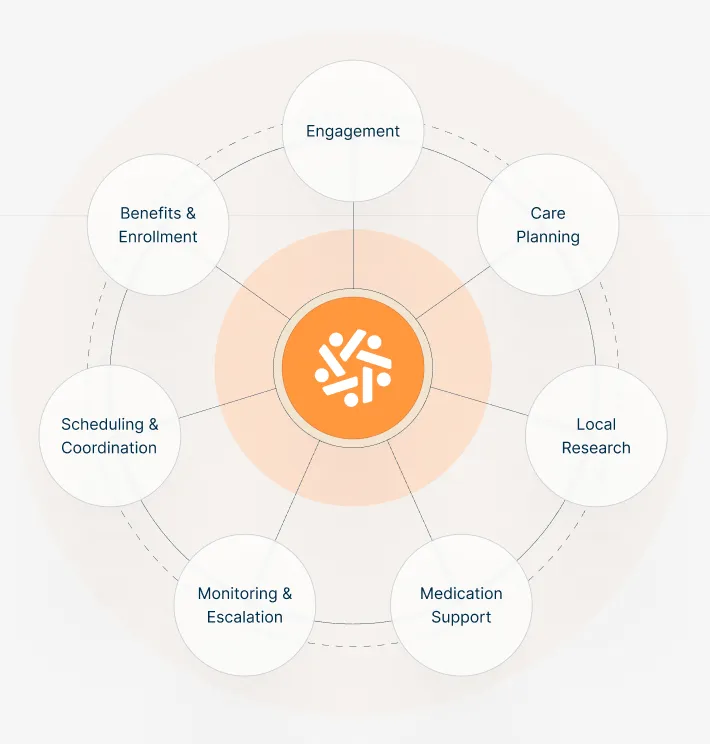
Pair Team полезен как иллюстрация формата. На странице технологии компания описывает Flora как систему специализированных агентов для engagement, enrollment, care planning, scheduling, medication support и monitoring. Это почти идеальный пример того, какой тип рабочих процессов теперь может получить более понятный путь к Medicare-оплате. Но это не значит, что Pair Team уже «выиграла рынок» или что заявления самой компании можно переносить на всю категорию.
Почему ACCESS не равна формуле «Medicare теперь платит AI-агентам»
Самая опасная ошибка в заголовке и в пересказе — упростить историю до фразы «Medicare платит AI-ботам». ACCESS устроена намного строже. Во-первых, участники должны быть Medicare Part B-enrolled providers or suppliers и соответствовать федеральным и штатным требованиям по лицензированию, клиническому надзору, безопасности данных и отчётности. Во-вторых, CMS делает полную оплату зависимой от outcomes, а не от количества автоматизированных контактов.
Это означает, что модель вознаграждает не «наличие AI», а способность встроить технологию в безопасный и измеримый контур сопровождения. Если компания не умеет вести документацию, не держит клинический oversight или не может доказать результат, AI ей не поможет. ACCESS вообще не про автономную замену врача. Скорее наоборот: CMS строит модель так, чтобы technology-supported care дополнял существующую систему и делился обновлениями с primary care, а не вытеснял её.
В этом смысле ACCESS ближе к истории про слой координации, чем про медицинскую автономию. Если вам нужен более широкий контекст о том, как рынку вообще объяснять агентные системы без мистики, у Toolarium уже есть базовый разбор AI-агенты: что это, как работают и где дают результат. Но новый материал должен оставаться уже: здесь важна не теория агента, а его место в оплачиваемом контуре chronic care.
Точно так же ACCESS не надо путать с нарративом «ИИ заменяет врача». У нас уже был отдельный материал про DeepMind AI co-clinician: ИИ под контролем врача, а не вместо него. Эта граница и здесь критична. ACCESS поддерживает технологически усиленный контур помощи, но не снимает требования к клиническому надзору и не превращает consumer AI в самостоятельного медицинского исполнителя.
Кто может выиграть первым
На странице accepted applicants CMS уже перечислены более 150 организаций. Среди них — виртуальные care-платформы, производители устройств, сервисы цифровой терапии и операторы, которые исторически вообще не работали с Medicare beneficiaries. Это отдельный сигнал. CMS сознательно открывает дверь не только устоявшимся игрокам, но и тем, кто вырос вне традиционного Medicare-контура.
Ещё сильнее выглядит сигнал шире одного плательщика. В феврале 2026 года CMS сообщила, что крупные payers, представляющие 165 миллионов американцев с Medicare Advantage, Medicaid и private insurance, подписали ACCESS Payer Pledge. Они пообещали к 1 января 2028 года предложить схемы оплаты, выровненные с базовыми принципами ACCESS. Для рынка это означает простую вещь: если модель докажет жизнеспособность, она может не остаться узким экспериментом внутри Original Medicare.
Именно поэтому ACCESS выглядит не как нишевая новость из отраслевой политики, а как инфраструктурный сигнал. Стартапу или зрелому оператору мало один раз встроить модель в продукт. Нужно понимать, можно ли эту логику потом развернуть на Medicare, Medicaid и коммерческие планы без полной перестройки бизнеса. CMS уже сейчас подталкивает рынок именно к такой траектории.
Какие ограничения и риски всё ещё остаются
Было бы ошибкой превратить ACCESS в победный манифест для health AI. У модели есть как минимум три жёстких ограничения. Первое — не любой accepted applicant автоматически гарантирован в первом cohort. CMS отдельно оговаривает требования по enrollment и финальному соответствию правилам. Второе — низкие ставки оплаты могут оказаться тяжёлыми для компаний, которые до сих пор держались на дорогой ручной операции. Третье — чувствительные данные пациентов, API-интеграции и outcome reporting автоматически поднимают цену ошибок в privacy, безопасности и program integrity.
Есть и более приземлённый риск: ACCESS награждает тех, кто уже умеет работать стройно. Если у компании агентная история звучит красиво, но клинический контур слабый, она упрётся не в модель, а в соответствие требованиям. В регулируемых отраслях выиграет не самый эффектный демо-ролик, а тот, кто может показать licensure, oversight, validated measures и рабочую операционную дисциплину.
Поэтому ACCESS не стоит читать как широкое «окно возможностей для всех». Это скорее фильтр. Он отделяет AI-компании, которые действительно умеют жить в контуре оказания помощи, от тех, кто пока существует в логике пилотов и красивых слайдов.
Что это меняет для AI-рынка в целом
Сюжет с ACCESS полезен далеко за пределами здравоохранения. Он показывает, какой следующий вопрос рынок будет задавать AI-продуктам в чувствительных отраслях. Уже мало доказать, что модель умеет что-то автоматизировать. Нужно показать, в какой единице эта автоматизация монетизируется, как она вписана в требования отрасли и кто готов за неё платить на постоянной основе.
По этой логике ACCESS — это не просто Medicare-реформа, а ранний пример того, как государственный плательщик строит экономику под AI-enabled service delivery. Если модель сработает, это будет сильный аргумент для других сегментов регулируемых технологий: платёжная инновация иногда важнее модельной.
Именно поэтому на ACCESS стоит смотреть не как на очередной AI-заголовок недели, а как на инфраструктурный прецедент. В 2026 году выигрывать начинают не только модели, но и те организационные формы, которым государство и крупные payers готовы дать стабильный путь к оплате.
Итог
CMS ACCESS важна не потому, что кто-то в Вашингтоне внезапно влюбился в искусственный интеллект. Она важна потому, что Medicare впервые тестирует оплату chronic care, где ценность создаётся между визитами, а не только в момент оплачиваемой процедуры. Для AI-first операторов это исторически более важная новость, чем ещё один бенчмарк, новый агент или улучшенный голосовой интерфейс.
Короче говоря, ACCESS не обещает рынок без ограничений. Но она создаёт то, без чего у многих health AI-компаний не было будущего масштаба: понятную, регулируемую и outcome-driven рамку, в которой technology-supported care можно не только показать, но и оплатить.
Читайте также
- DeepMind AI co-clinician: ИИ под контролем врача, а не вместо него
- OpenAI o1 в Harvard-исследовании обошёл врачей на ER-triage
- AI-агенты: что это, как работают и где дают результат
Источники и проверка фактов
- TechCrunch: Medicare’s new payment model is built for AI, and most of the tech world has no idea, опубликовано 12 мая 2026 года, проверено 13 мая 2026 года.
- CMS Blog: Improving ACCESS to Technology-Supported Care with Outcome-Aligned Payments, опубликовано 19 декабря 2025 года, проверено 13 мая 2026 года.
- CMS: ACCESS Model Accepted Applicants, обновлено 23 апреля 2026 года, проверено 13 мая 2026 года.
- CMS: ACCESS Technical Frequently Asked Questions, проверено 13 мая 2026 года.
- CMS Innovation Insight: Major Health Plans Join ACCESS Payer Pledge, опубликовано 12 февраля 2026 года, проверено 13 мая 2026 года.
- CMS ACCESS Request for Applications PDF, версия 1.1 от 12 февраля 2026 года, проверено 13 мая 2026 года.
- Pair Team: Technology, проверено 13 мая 2026 года.